1- TỔNG QUAN
Ung thư hắc tố là bệnh lý ác tính của các tế bào sinh sắc tố melanin. Các tế bào này phân bố chủ yếu ở lớp đáy của thượng bì (90%). Ung thư hắc tố là một bệnh rất ác tính, tiến triển nhanh, di căn sớm. Tỷ lệ ung thư hắc tố đã tăng hơn 10 lần trong những thập kỷ gần đây [1].
Phẫu thuật là phương pháp điều trị chủ yếu khi bệnh ở giai đoạn tại chỗ, tại vùng, các phương pháp điều trị bằng hóa chất, miễn dịch ít hiệu quả, mang tính chất bổ trợ khi bệnh ở giai đoạn muộn.
Dự phòng và sàng lọc ung thư hắc tố nhằm giảm tỷ lệ tử vong do ung thư hắc tố.
2- YẾU TỐ NGUY CƠ VÀ DỰ PHÒNG CẤP I
Yếu tố nguy cơ gây ung thư hắc tố bao gồm yếu tố di truyền, kiểu hình và những tác nhân môi trường [2]:
- Gia đình / di truyền: Khoảng 10% ung thư hắc tố có tính chất gia đình. Các đặc điểm gợi ý ung thư hắc tố ác tính có tính chất gia đình bao gồm nhiều trường hợp ở cùng một dòng họ của một gia đình, vị trí ung thư hắc tố trên cùng một bệnh nhân, ung thư xuất hiện từ khi còn trẻ, và nhiều nốt ruồi [3].
- Nốt ruồi không điển hình: Khoảng 10 đến 20 % ung thư hắc tố có liên quan tới nốt ruồi. Những người có nốt ruồi không điển hình có nguy cơ phát triển thành ung thư ác tính cao gấp 3 đến 20 lần so với người bình thường [4].
- Số lượng nốt ruồi cao: Những người có số lượng nốt ruồi cao sẽ có nguy cơ mắc ung thư hắc tố cao hơn người bình thường. Với một số guideline cho rằng, những người có > 100 nốt ruồi có nguy cơ mắc ung thư hắc tố ác tính cao hơn. Đặc biệt, số lượng nốt ruồi cao có liên quan chặt chẽ với ung thư hắc tố ở vị trí cẳng chân hoặc thân mình, so với các vị trí khác [5].
- Tình trạng nhạy cảm với ánh nắng mặt trời: Các cá thể nhạy cảm với ánh nắng và những người có “kiểu hình tóc đỏ” (ví dụ: sắc tố da sáng, màu tóc đỏ hoặc vàng, tàn nhang mật độ cao và màu mắt sáng [nâu đỏ, xanh dương]) làm tăng nguy cơ phát triển khối u ác tính.
- Tiếp xúc với ánh nắng mặt trời hoặc tia cực tím: Bằng chứng lâm sàng và dịch tễ học chứng minh tỷ lệ melanoma cao hơn ở những người có phơi nhiễm mạnh với ánh sáng mặt trời hoặc các nguồn bức xạ cực tím khác [6]. Nguy cơ ác tính cũng tăng do tiếp xúc tia cực tím đặc biệt là trước tuổi 35 [7].
- Tiền sử điều trị ung thư bằng xạ trị khi còn nhỏ: Tiền sử xạ trị khi còn nhỏ có mối liên quan với sự gia tăng nguy cơ mắc melanoma.
- Ức chế miễn dich: Đặc biệt những trường hợp ức chế miễn dich lâu dài bằng thuốc như người được ghép tạng, có mối liên quan với sự gia tăng nguy cơ mắc melanoma [8].
Từ các nguy cơ trên, để phòng ngừa ung thư hắc tố có thể áp dụng một số biện pháp:
- Hạn chế và có biện pháp tránh tiếp xúc trực tiếp với ánh sáng mặt trời
- Khám chuyên khoa với những trường hợp phát hiện tổn thương nghi ngờ hoặc có tiền sử gia đình có người mắc ung thư hắc tố.
- Thường xuyên theo dõi và tự khám da toàn thân.
3- PHƯƠNG PHÁP SÀNG LỌC
Khám lâm sàng: Đây là phương pháp chính giúp sàng lọc ung thư hắc tố. Cả bác sĩ lâm sàng và bệnh nhân nên khám một cách hệ thống để tránh bỏ sót các tổn thương nghi ngờ. Ung thư hắc tố có thể xảy ra ở bất cứ vị trí nào trên bề mặt da. Khám toàn bộ bề mặt da, bao gồm cả da đầu và lòng bàn chân. Khám lâm sàng có thể được thực hiện cùng với các công cụ hỗ trợ như nguồn sáng, kính lúp ở nhiều tư thế khác nhau:
- Khám ở tư thế ngồi: Mặt, đầu và cổ, da đầu, tất cả bề mặt của cánh tay và bàn tay.
- Tư thế nằm ngửa: khám da vùng ngực, bụng, vùng trước đùi cẳng bàn chân.
- Tư thế nằm sấp: bắp chân, vùng sau đùi cẳng chân, mông, lưng.
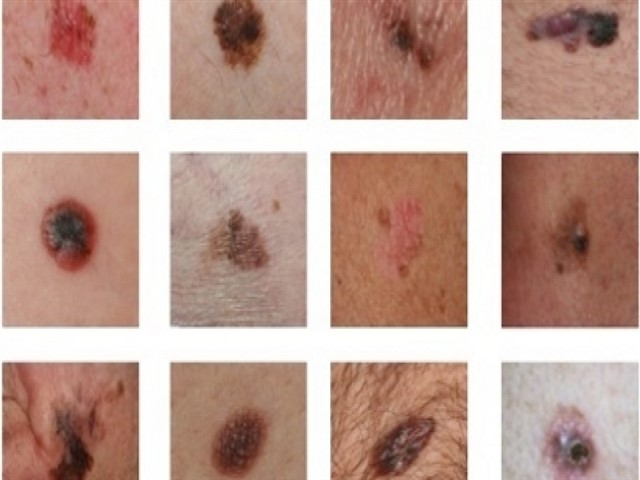
Nhận biết khối u ác tính: Bác sĩ lâm sàng và bệnh nhân có thể xác định xem khối u có phải là ung thư hắc tố hay không bằng cách sử dụng các tiêu chuẩn ABCDE hoặc tiêu chuẩn bảy điểm của Glasgow.
Tiêu chuẩn ABCDE: Các tiêu chuẩn ABCDE có giá trị hướng dẫn bệnh nhân và cho các bác sĩ lâm sàng. Bệnh nhân có tổn thương đáp ứng tiêu chí E, cũng như ít nhất một trong các tiêu chí A, B, C hoặc D, nên đến bác sĩ để khám chuyên khoa [9].
Asymmetry: Bất đối xứng
- Border irregularities : Ranh giới không đều, không rõ.
- Color variegation: Màu sắc không đồng nhất (có chỗ màu đen, màu nâu, màu xanh, màu xám, màu trắng hoặc đôi khi màu hơi đỏ)
- Diameter: Đường kính ≥6 mm
- Enlargement or evolution of color change, shape, or symptoms: Lan rộng (phát triển về kích thước) và phát triển nổi cao hơn khi quan sát nghiêng hoặc khám.
Danh sách kiểm tra bảy điểm của Glasgow: Nếu bệnh nhân ghi nhận ít nhất một tiêu chí chính hoặc ít nhất ba tiêu chí phụ, bệnh nhân nên khám chuyên khoa [10].
Các tiêu chí chính (đánh giá thêm nếu có ít nhất một yếu tố):
- Thay đổi kích thước / hoặc xuất hiện tổn thương mới
- Thay đổi màu
- Thay đổi hình dạng
- Các tiêu chí phụ (đánh giá thêm nếu có ít nhất ba yếu tố):
- Biểu hiện viêm
- Chảy máu hoặc đóng vảy
- Thay đổi cảm giác
- Đường kính ≥7 mm
4- CHIẾN LƯỢC SÀNG LỌC
Phân tầng nguy cơ: Đánh giá các yếu tố nguy cơ để xác định những bệnh nhân có nguy cơ cao hoặc có nguy cơ rất cao mắc ung thư hắc tố. Nhóm còn lại là nhóm bệnh nhân không có nguy cơ cao mắc ung thư hắc tố
- Bệnh nhân có nguy cơ cao
- Nam giới da trắng từ 50 tuổi trở lên
- Tiền sử gia đình có người mắc ung thư hắc tố
- Tổng số lượng nốt ruồi trên 25
- Một hoặc nhiều nốt ruồi không điển hình
- Tiếp xúc với bức xạ thời khi còn nhỏ
- Tiếp xúc với ánh nắng mặt trời đáng kể bao gồm có ít nhất một vết rám nắng rát hoặc đau ở độ tuổi dưới 30 tuổi, chủ yếu hoạt động ngoài trời mà không có bảo vệ đầy đủ (như quần áo, mũ che nắng, bôi kem chống nắng…)
- Tình trạng miễn dịch, đặc biệt là sử dụng kéo dài các thuốc ức chế miễn dịch.
- Kiểu hình tóc đỏ.
- Trong số các bệnh nhân có nguy cơ cao, có một nhóm nhỏ các bệnh nhân có nguy cơ rất cao mắc ung thư hắc tố, bao gồm:
- Tiền sử gia đình có nhiều người mắc ung thư hắc tố (ít nhất 3 trường hợp trong dòng họ).
- Tiền sử có nhiều nốt ruồi không điển hình.
Tầm soát bệnh nhân có nguy cơ cao: Những bệnh nhân này được đề nghị sàng lọc ung thư hắc tố với khám da toàn thân thường quy với chuyên gia về da liễu. Tần suất thích hợp để khám sàng lọc còn chưa thống nhất. Một số khuyến cáo cho rằng khám sàng lọc ít nhất mỗi năm một lần cho những bệnh nhân có nguy cơ cao.
Ngoài ra, cần hướng dẫn những bệnh nhân trong nhóm này về các yếu tố nguy cơ của ung thư hắc tố và khuyên họ nên theo dõi làn da của mình hàng tháng và báo cho bác sĩ nếu phát hiện ra những tổn thương nghi ngờ ác tính.
Tầm soát bệnh nhân không có nguy cơ cao: Không cần thiết sàng lọc hệ thống bằng cách khám lâm sàng.
Tất cả bệnh nhân nên được giáo dục về tầm quan trọng của việc bảo vệ da khỏi ánh nắng mặt trời.
5- TÓM TẮT
- Ung thư hắc tố là bệnh lý ác tính của các tế bào sinh sắc tố melanin.
- Chưa có thử nghiệm ngẫu nhiên nào được tiến hành để xác định hiệu quả của phương pháp sàng lọc melanoma lên tỉ lệ tử vong. Mặc dù phần lớn các khối u ác tính được phát hiện bởi chính bệnh nhân, nhưng khối u ác tính được phát hiện bởi các bác sĩ lâm sàng thường có kích thước nhỏ hơn.
- Đối với những bệnh nhân có nguy cơ cao, cần sàng lọc ung thư hắc tố bằng cách khám da toàn thân một cách có hệ thống bằng cách tự khám hoặc đến các bác sĩ chuyên khoa.
- Đối với đối tượng ngoài nhóm nguy cơ cao trên, không có chỉ định thường xuyên đến các bác sĩ chuyên khoa khám sàng lọc.
- Tất cả bệnh nhân nên được giáo dục về tầm quan trọng của việc bảo vệ da khỏi ánh nắng mặt trời.
TÀI LIỆU THAM KHẢO
- Siegel RL, Miller KD, Jemal A. Cancer statistics, 2018. CA Cancer J Clin 2018; 68:7.
- Rhodes AR, Weinstock MA, Fitzpatrick TB, et al. Risk factors for cutaneous melanoma. A practical method of recognizing predisposed individuals. JAMA 1987; 258:3146.
- Rivers JK. Melanoma. Lancet 1996; 347:803..
- Olsen CM, Carroll HJ, Whiteman DC. Estimating the attributable fraction for cancer: A meta-analysis of nevi and melanoma. Cancer Prev Res (Phila) 2010; 3:233.
- Caini S, Gandini S, Sera F, et al. Meta-analysis of risk factors for cutaneous melanoma according to anatomical site and clinico-pathological variant. Eur J Cancer 2009; 45:3054.
- Elwood JM, Jopson J. Melanoma and sun exposure: an overview of published studies. Int J Cancer 1997; 73:198.
- International Agency for Research on Cancer Working Group on artificial ultraviolet (UV) light and skin cancer. The association of use of sunbeds with cutaneous malignant melanoma and other skin cancers: A systematic review. Int J Cancer 2007; 120:1116.
- Mayer JE, Swetter SM, Fu T, Geller AC. Screening, early detection, education, and trends for melanoma: current status (2007-2013) and future directions: Part I. Epidemiology, high-risk groups, clinical strategies, and diagnostic technology. J Am Acad Dermatol 2014; 71:599.e1.
- American Academy of Dermatology Ad Hoc Task Force for the ABCDEs of Melanoma, Tsao H, Olazagasti JM, et al. Early detection of melanoma: reviewing the ABCDEs. J Am Acad Dermatol 2015; 72:717.
- Healsmith MF, Bourke JF, Osborne JE, Graham-Brown RA. An evaluation of the revised seven-point checklist for the early diagnosis of cutaneous malignant melanoma. Br J Dermatol 1994; 130:48.