1- ĐẠI CƯƠNG
Ung thư tiền liệt tuyến là bệnh ung thư phổ biến và là nguyên nhân tử vong hay gặp ở Mỹ và các nước phương Tây. Năm 2018, ở Mỹ, ung thư tiền liệt tuyến dẫn là ung thư hay gặp nhất với 165.000 trường hợp mới mắc và có khoảng 29.000 trường hợp tử vong do ung thư tiền liệt tuyến. Trên thế giới, ung thư tiền liệt tuyến đứng đầu về tỉ lệ mới mắc và đứng thứ 7 về tỉ lệ tử vong do ung thư ở nam giới. Hàng năm có khoảng 1.600.000 trường hợp mới mắc và khoảng 366.000 trường hợp tử vong. Ở Việt Nam, ung thư tiền liệt tuyến đưng thứ 9 về tỉ lệ mắc mới ở nam giới.
Theo thống kê ở Mỹ, ung thư tiền liệt tuyến xuất hiện ở 16% trong cả cuộc đời những nam giới, trong khi, chỉ có khoảng 2,9% nguyên nhân tử vong liên quan đến ung thư tiền liệt tuyến. 30% nam giới phát hiện ung thư tiền liệt tuyến ở độ tuổi từ 55 tuổi trở lên, trong khi tỉ lệ này là 60% ở những nam giới trên 80 tuổi.
Sàng lọc ung thư tiền liệt tuyến có thể phát hiện chính xác bệnh lý ung thư tiền liệt tuyến ở những nam giới không có triệu chứng, qua đó giúp giảm thiểu những khối u tiến triển tại chỗ hoặc di căn, giúp giảm tăng hiệu quả kiểm soát bệnh như tắc nghẽn đường tiểu, đau do bệnh di căn và giảm tỉ lệ tử vong.
Kháng nguyên đậc hiệu tiền liệt tuyến PSA (Prostate-specific antigen) được xét nghiệm trong máu khởi đầu được sử dụng như một xét nghiệm đánh giá tình trạng tái phát và tiến triển bệnh ung thư tiền liệt tuyến. Từ năm 1992, xét nghiệm PSA trong máu được sử dụng để sàng lọc phát hiện sớm bệnh ung thư tiền liệt tuyến.
Phát hiện ung thư tiền liệt tuyến ở giai đoạn sớm sẽ tăng tỉ lệ bệnh nhân được phẫu thuật triệt căn và xạ trị, qua đó tăng tỉ lệ chữa khỏi bệnh.
2- CÁC PHƯƠNG PHÁP SÀNG LỌC
Kháng nguyên đặc hiệu tiền liệt tuyến PSA: là một glycoprotein được sản xuất ra từ tế bào biểu mô tiền liệt tuyến. Nồng độ PSA trong máu có thể tăng cao ở những nam giới mắc bệnh ung thư tiền liệt tuyến do 2 nguyên nhân chính là các tế bào ung thư biểu mô tuyến tiền liệt tăng sản xuất PSA và các tế bào lớp màng đáy ngăn cách tế bào biểu mô và mạch máu bị tổn thương dẫn tới PSA được giải phóng vào trong máu nhiều hơn.
Đo nồng độ PSA trong huyết thanh — Mặc dù PSA có thể tang trong một số trường hợp bệnh lý lành tính của tiền liệt tuyến, tuy nhiên nồng độ PSA tăng cao có thể sử dụng là một xét nghiệm sàng lọc ung thư tiền liệt tuyến. Giá trị giới hạn để phân biệt tình trạng tăng cao của PSA trong huyết thanh là 4 ng/mL = 4 mcg/L. Thời gian bán hủy của PSA là 2.2 days và mức độ hội phục nồng độ PSA vè giới hạn bình thường có thể là một yếu tốt để phân biệt một số bệnh lý của tiền liệt tuyến:
- Sau khi thăm trực tràng có thể làm tăng nhẹ nồng độ PSA 0.26 to 0.4 ng/mL.
- Xuất tinh làm tăng nồng độ tiền liệt tuyến lên đến 0.8 ng/mL và trở về bình thường sau 48 giờ.
- Viêm tiền liệt tuyến do vi khuẩn có thể làm tăng cao nồng độ PSA tùy theo mức độ.
- Sinh thiết tiền liệt tuyến có thể làm tăng nồng độ PSA lên đến 7.9 ng/mL trong vòng 4-24 giờ sau thủ thuật sinh thiết và kéo dài sau 2-4 tuần do đó không nên sàng lọc trong vòng 6 tuần sau thủ thuật tương tự.
- Các thủ thuật can thiệp vào đường bài xuất, như đặt ống thông tiểu hay nội soi đường tiết niệu có thể làm tăng nồng độ PSA.
Một số thuốc làm giảm nồng độ PSA như thuốc kháng enzyme 5α-reductase (finasteride và dutasteride).
Ý nghĩa của nồng độ PSA — Theo Hiệp hội ung thư Hoa Kỳ, giá trị giới hạn để sàng lọc ung thư tiền liệt tuyết là 4.0 ng/mL. PSA > 4ng/mL được phát hiện ở 21% bệnh nhân ung thư tiền liệt tuyến và 51% ung thư tiền liệt tuyến độ ác tính cao (Gleason ≥8). Nếu xét nghiệm PSA >4ng/mL, tiến hành sinh thiết tiền liệt tuyến thì chỉ có 30% kết quả sinh thiết cho kết quả ung thư tiền liệt tuyến, trong khi nếu kết quả PSA<4ng/mL thì sinh thiết cho kết quả không bị ung thư tiền liệt tuyến lên đến 85%.
PSA tự do — PSA có thể tổn tại ở dạng tự do hoặc dạng kết hợp với một phân tử lớn khác. Tỉ lệ PSA tự do/tổng giảm ở bệnh nhân mắc ung thư tiền liệt tuyến (Giá trị bình thường là từ 25%).
Độ biến thiên PSA — Ở bệnh nhân ung thư tiền liệt tuyến, nồng độ PSA sẽ tăng nhanh hơn ở người thường. Nếu mỗi năm nồng độ PSA sẽ tawgn lên ít nhất là 0.75 ng/mL thì nguy cơ mắc ung thư tiền liệt tuyến cũng tăng lên, do đó theo dõi nồng độ PSA trong máu mỗi 12-24 tháng là hữu ích.
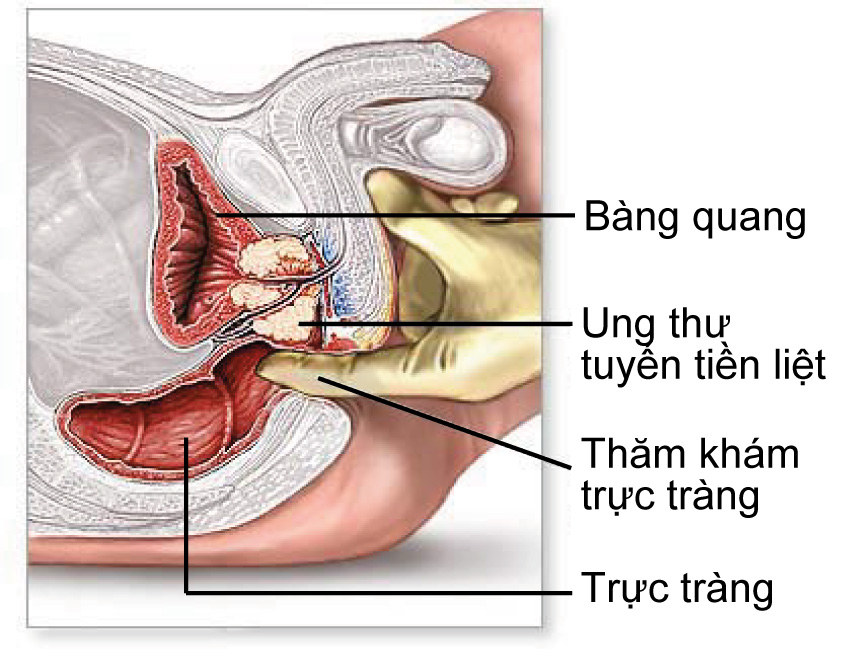
THĂM TRỰC TRÀNG — Thăm trực tràng được gợi ý sử dụng trong sàng lọc ung thư tiền liệt tuyến. Thăm trực tràng giúp phát hiện tổn thương bất thường tại tiền liệt tuyến như sờ thấy khối, mất đàn hồi hoặc không đối xứng, phần lớn ung thư tiền liệt tuyến nằm ở thành sau tiền liệt tuyến tuy nhiên, thăm trực tràng là một kĩ thuật khó, rất khó để thu thập nhiều thông tin chỉ bằng một ngón tay, phần lớn ung thư tiền liệt tuyến phát hiện được qua thăm trực tràng đều là những ung thư giai đoạn muộn.
Giá trị của thăm trực tràng — Trong chẩn đoán ung thư tiền liệt tuyến, thăm trực tràng có độ nhày là 59% và độ đặc hiệu là 94%. Tuy nhiên giá trị chấn đoán không cao, nếu xét nghiệm thăm trực tràng bất thường thì chỉ có 5-30% bệnh nhân mắc ung thư tiền liệt tuyến, và them vào đó, tỉ lệ chẩn đoán dương tính qua mức có thể lên đến 28%.
XÉT NGHIỆM KHÁC
PCA3 — là một gen đặc hiệu ung thư tiền liệt tuyến (The prostate cancer antigen 3 gene -PCA3), được tìm thấy từ năm 1999, biểu hiện mạnh ở hầu hết các mô ung thư tiền liệt tuyến mà không biểu hiện ở các mô lành hay mô phì đại tiện liệt tuyến. Chỉ số PCA3 được xác định dựa trên tỉ lệ biểu hiện mRNA PCA3 so với biểu hiện của mRNA PSA. Biểu hiện PCA3 có thể xác định qua mẫu nước tiểu (thu thập sau khi thăm trực tràng mạnh tay) hoặc lấy mẫu sinh thiết kim vào tiền liệt tuyến. PCA3 được Bộ Y tế Hoa Kỳ chấp thuận là một xét nghiệm trong chẩn đoán ung thư tiền liệt tuyến.
3- CHIẾN LƯỢC SÀNG LỌC
Sàng lọc ung thư tiền liệt tuyến có thể giảm nguy cơ tủ vong do ung thư tiền liệt tuyến, tuy nhiên giá trị của việc sàng lọc này còn khiêm tốn. Theo một số thử nghiệm lâm sàng cho thấy luôn phải cân nhắc lợi ích của việc sàng lọc ung thư tiền liệt tuyến so với những vấn đề có thể gặp phải khi sàng lọc ung thư tiền liệt tuyến. Sàng lọc ung thư tiền liệt tuyến có thể làm giảm chất lượng cuộc sống do việc chẩn đoán ra bệnh và một số tác dụng không mong muốn của điều trị và của phương pháp chẩn đoán. Do dó việc xác định nhóm bệnh nhân có nguy cơ cao, xác định thời điểm sàng lọc là rất quan trọng để xác định rõ những nam giới sẽ có lợi ích nhất khi tiến hành khám sàng lọc.
Tuổi bắt đầu sàng lọc — Tuổi bắt đầu sàng lọc ung thừ tiền liệt tuyến là từ 50 tuổi, nhưng không sàng lọc những bệnh nhân mắc bệnh kèm theo nặng mà thời gian sống thêm không quá 10 năm. Ở những người có nguy cơ cao nhưng có tiền sử gia đình, người da đen, đặc biệt là có người trong gia đình mắc ung thư tiền liệt tuyến ở tuổi dưới 65 hoặc có đột biến gen BRCA1, BRCA2 thì có thể sàng lọc ung thư tiền liệt tuyến từ tuổi 40-45
Tần suất và phương pháp sàng lọc — Hiệp hội ung thư Châu Âu, Chương trình sàng lọc ung thư tiền liệt tuyến khuyến cáo sử dụng các phương pháp sàng lọc như thăm trực tràng hoặc làm xét nghiệm PSA trong máu, thời gian sàng lọc là mỗi 2- 4 năm/lần.
Khuyến cáo gặp bác sĩ chuyên khoa — Nếu thăm trực tràng phát hiện bất thường ở tiền liệt tuyến như sờ thấy khối, tiền liệt tuyến cứng, mất đàn hồi, mất đối xứng cần đến gặp bác sĩ chuyên khoa ngay để xét khả năng sinh thiết tiền liệt tuyến.
Nếu nồng độ PSA tăng cao, xảy ra 2 trường hợp, nếu PSA>7ng/mL cần đến gặp bác sĩ chuyên khoa để làm thêm các xét nghiệm chuyên khoa. Nếu PSA từ 4-7 ng/mL cần làm xét nghiệm lại sau vài tuần, trước khi đến làm xét nghiệm bệnh nhân cần tránh quan hệ tình dục hoặc đạp xe trước đó 48 giờ.
Thời điểm dừng sàng lọc — Việc sàng lọc ung thư tiền liện tuyến không có ý nghĩa ở những nam giới có thời gian sống thêm ước lượng dưới 10 năm hoặc những ngời trên 75 tuổi. Nếu xét nghiệm nồng độ PSA < 1ng/mL thì dừng sàng lọc ung thư tiền liệt tuyến ở tuổi 65.
4- YẾU TỐ NGUY CƠ
Tỉ lệ mắc ung thư tiền liệt tuyến có thể thay đổi 50 lần theo từng chủng tộc và phân nhóm nguy cơ khác nhau. Việc xác định yếu tố nguy cơ của ung thư tiền liệt tuyến có thể giúp dự phòng ung thư tiền liệt tuyến.
Tuổi — Ung thư tiền liệt tuyến là một trong những bệnh lý ác tính liên quan chặt nhất với tuổi. Rất hiếm người bị ung thư tiền liệt tuyến ở trước tuổi 40. Tỉ lệ mắc ung thư tăng dần ở các tuổi 50, 60, 70.
- 20 – 30 tuổi, 2 đến 8% nam giới xuất hiện ung thư tiền liệt tuyến
- 31 – 40 tuổi, 9 – 31% nam giới xuất hiện ung thư tiền liệt tuyến
- 41 – 50 tuổi, 3 – 43% nam giới xuất hiện ung thư tiền liệt tuyến
- 51 – 60 tuổi, 5 – 46% nam giới xuất hiện ung thư tiền liệt tuyến
- 61 – 70 tuổi, 14 – 70% nam giới xuất hiện ung thư tiền liệt tuyến
- 71 – 80 tuổi, 31 – 83% nam giới xuất hiện ung thư tiền liệt tuyến
- 81 – 90 tuổi, 40 – 73% nam giới xuất hiện ung thư tiền liệt tuyến
Chủng tộc — ung thư tiền liệt tuyến hay gặp ở người da đen hơn người da trắng.
Người da đen mắc ung thư tiền liết tuyến thường cũng có tiên lượng xấu hơn, hay gặp ở giai đoạn muộn hơn người da trắng.
Yếu tố gen di truyền — ung thư tiền liệt tuyến có thể liên quan đến gen di truyền.
Chế độ ăn — Chế độ ăn thiếu muối khoáng và một số loại vitamin, thiếu rau và chất xơ hoặc chế độ ăn giàu mỡ động vật có thể làm tăng nguy cơ ung thư tiền liệt tuyến. Chế độ ăn giàu lycopene hoặc là các thực phẩm chế biến từ cà chua có thể làm giảm nguy cơ ung thư tiền liệt tuyến, tuy nhiên kết luận này còn nhiều tranh cãi. Chế độ ăn có chứa sản phẩm từ đậu nành những sản phẩm này có thành phần quan trọng là các estrogen tự nhiên có thể làm giảm nguy cơ ung thư tiền liệt tuyến.
Dầu cá và acid béo omega-3 có thể làm tăng nguy cơ ung thư tiền liệt tuyến, do đó cần thận trọng cân nhắc lợi ích và tác hại của acid béo omega-3.
Alcohol — uống rượu nhiều >50g/ngày có thể làm tăng nguy cơ ung thư tiền liệt tuyến lên đến 2.4 lần, tuy nhiên uống rượu < 50g alcohol/ngày không liên quan đến nguy cơ ung thư tiên liệt tuyến.
Cafe — uống cafe làm giảm nguy cơ ung thư tiền liệt tuyến.
Vitamin and mineral supplements
Multivitamins — uống quá nhiều vitamin có thể làm tăng nguy cơ ung thư tiền liệt tuyến, trong đó có acid folic và vitamin B12.
Một số chất vi lượng: như selen hoặc kẽm có thể làm tăng nguy cơ ung thư tiền liệt tuyến
CIGARETTE SMOKING — Hút thuốc làm tăng nguy cơ ung thư tiền liệt tuyến.
Hormon sinh dục — Nồng độ hormone sinh dục nam như testosterone, dihydrotestosterol hoặc các androgen khac không làm tăng nguy cơ ung thu tiền liệt tuyến. Thêm vào đó, các loại thực phẩm chức năng bổ sung testosterone cũng không làm tăng nguy cơ ung thư tiền liệt tuyến mặc dù có thể làm tăng nguy cơ xuất hiện các bất thường ở tiền liệt tuyến.
Yếu tố tăng trưởng giống insulin có thể làm tăng nhẹ nguy cơ ung thư tiền liệt tuyến, trong đó thường gặp loại độ ác tính thấp hơn là ung thư tiền liệt tuyến độ ác tính cao..
Béo phì — tăng nguy cơ ung thư tiền liệt tuyến.
Hoạt động thể lực — giảm nguy cơ ung thư tiền liệt tuyến.
Enzyme ức chế 5-alpha reductase có thể làm giảm nguy cơ ung thư tiền liệt tuyến
Một số yếu tố khác có thể làm tăng nguy cơ ung thư tiền liệt tuyến như viêm tiền liệt tuyến mạn tính, nhiễm khuẩn sinh dục do Tricomonas, một số yếu tố môi trường như chất độc màu da cam, Chlordecone, một số thuốc như statin,NSAIDs có thể ảnh hưởng đến nguy cơ ung thư tiền liệt tuyến
5- TÓM TẮT
Mặc dù sàng lọc ung thư tiền liệt tuyến làm giảm nhẹ tỉ lệ tử vong do ung tư tiền liệt tuyến, nhưng lơi ích là nhỏ, do đó cần phải cân nhắc rõ chiến lược sàng lọc đối với từng nhóm bệnh nhân.
Chỉ tiến hạnh sàng lọc ở những bệnh nhân có ước lượng sống thêm không dưới 10 năm.
Bắt đầu sàng lọc từ tuổi 45 với những bệnh nhân có nguy cơ cao, từ 50 tuổi với bệnh nhân có nguy cơ trung bình.
Kĩ thuật sàng lọc có thể sử dụng là xét nghiệm nồng độ PSA trong máu hoặc kĩ thuật thăm trực tràng.
Khám sàng lọc sẽ được tiến hành mỗi 2-4 năm.
Thời điểm dừng khám sàng lọc, những nam giới có ước lượng thời gian sống thêm dưới 10 năm do mắc nhiều bệnh nặng kèm theo, tuổi >75 hoặc có nồng độ PSA tại thời điểm 65 tuổi là <1 ng/mL.
Khi kết quả khám sàng lọc cho phát hiện bất thường của tiền liệt tuyến khi thăm trực tràng, nồng đọ PSA >7 ng/mL, bác sĩ chuyên khoa sẽ tiến hành sinh thiết để khẳng định chẩn đoán ung thư tiền liện tuyến.
Với nồng độ PSA năm trong khoảng từ 4-7 ng/mL, bác sĩ sẽ chỉ định định lượng lại nồng độ PSA sau vài tuần. Trước khi xét nghiệm lại PSA bệnh nhân tránh đi xe đạp, xuất tinh trong vòng 48 giờ. Nếu xét nghiệm lai mà nồng độ PSA vẫn > 4ng/mL thì bệnh nhân sẽ được khám lại bởi bác sĩ chuyên khoa.
TÀI LIỆU THAM KHẢO
- Ries, LAG, Melbert, D, Krapcho, M, et al (Eds). SEER Cancer Statistics Review, 1975-2004, National Cancer Institute, Bethesda, MD 2007. Available at: http://seer.cancer.gov/csr/1975_2004/ (Accessed on October 16, 2009).
- Bell KJ, Del Mar C, Wright G, et al. Prevalence of incidental prostate cancer: A systematic review of autopsy studies. Int J Cancer 2015; 137:1749.
- Lu-Yao GL, Greenberg ER. Changes in prostate cancer incidence and treatment in USA. Lancet 1994; 343:251.
- Tchetgen MB, Oesterling JE. The effect of prostatitis, urinary retention, ejaculation, and ambulation on the serum prostate-specific antigen concentration. Urol Clin North Am 1997; 24:283.
- Effect of digital rectal examination on serum prostate-specific antigen in a primary care setting. The Internal Medicine Clinic Research Consortium. Arch Intern Med 1995; 155:389.
- Kawakami J, Siemens DR, Nickel JC. Prostatitis and prostate cancer: implications for prostate cancer screening. Urology 2004; 64:1075.
- Brawer MK, Chetner MP, Beatie J, et al. Screening for prostatic carcinoma with prostate specific antigen. J Urol 1992; 147:841.
- Meigs JB, Barry MJ, Oesterling JE, Jacobsen SJ. Interpreting results of prostate-specific antigen testing for early detection of prostate cancer. J Gen Intern Med 1996; 11:505.
- Catalona WJ, Smith DS, Ornstein DK. Prostate cancer detection in men with serum PSA concentrations of 2.6 to 4.0 ng/mL and benign prostate examination. Enhancement of specificity with free PSA measurements. JAMA 1997; 277:1452.
- Nixon RG, Wener MH, Smith KM, et al. Biological variation of prostate specific antigen levels in serum: an evaluation of day-to-day physiological fluctuations in a well-defined cohort of 24 patients. J Urol 1997; 157:2183.
- Cher ML, Carroll PR. Screening for prostate cancer. West J Med 1995; 162:235.
- Lee R, Localio AR, Armstrong K, et al. A meta-analysis of the performance characteristics of the free prostate-specific antigen test. Urology 2006; 67:762.
- Richie JP, Catalona WJ, Ahmann FR, et al. Effect of patient age on early detection of prostate cancer with serum prostate-specific antigen and digital rectal examination. Urology 1993; 42:365.
- Bradley LA, Palomaki GE, Gutman S, et al. Comparative effectiveness review: prostate cancer antigen 3 testing for the diagnosis and management of prostate cancer. J Urol 2013; 190:389.
- Grönberg H. Prostate cancer epidemiology. Lancet 2003; 361:859.
- Hankey BF, Feuer EJ, Clegg LX, et al. Cancer surveillance series: interpreting trends in prostate cancer–part I: Evidence of the effects of screening in recent prostate cancer incidence, mortality, and survival rates. J Natl Cancer Inst 1999; 91:1017.
- Harlan LC, Potosky A, Gilliland FD, et al. Factors associated with initial therapy for clinically localized prostate cancer: prostate cancer outcomes study. J Natl Cancer Inst 2001; 93:1864.
- Schulman CC, Ekane S, Zlotta AR. Nutrition and prostate cancer: evidence or suspicion? Urology 2001; 58:318.
- Kolonel LN, Nomura AM, Cooney RV. Dietary fat and prostate cancer: current status. J Natl Cancer Inst 1999; 91:414.
- Kavanaugh CJ, Trumbo PR, Ellwood KC. The U.S. Food and Drug Administration’s evidence-based review for qualified health claims: tomatoes, lycopene, and cancer. J Natl Cancer Inst 2007; 99:1074.
- Kolonel LN, Hankin JH, Whittemore AS, et al. Vegetables, fruits, legumes and prostate cancer: a multiethnic case-control study. Cancer Epidemiol Biomarkers Prev 2000; 9:795.
- Brasky TM, Till C, White E, et al. Serum phospholipid fatty acids and prostate cancer risk: results from the prostate cancer prevention trial. Am J Epidemiol 2011; 173:1429.
- Price AJ, Travis RC, Appleby PN, et al. Circulating Folate and Vitamin B12 and Risk of Prostate Cancer: A Collaborative Analysis of Individual Participant Data from Six Cohorts Including 6875 Cases and 8104 Controls. Eur Urol 2016; 70:941.
- Warren GW, Kasza KA, Reid ME, et al. Smoking at diagnosis and survival in cancer patients. Int J Cancer 2013; 132:401.
- Endogenous Hormones and Prostate Cancer Collaborative Group, Roddam AW, Allen NE, et al. Endogenous sex hormones and prostate cancer: a collaborative analysis of 18 prospective studies. J Natl Cancer Inst 2008; 100:170.
- Roddam AW, Allen NE, Appleby P, et al. Insulin-like growth factors, their binding proteins, and prostate cancer risk: analysis of individual patient data from 12 prospective studies. Ann Intern Med 2008; 149:461.
- Bergström A, Pisani P, Tenet V, et al. Overweight as an avoidable cause of cancer in Europe. Int J Cancer 2001; 91:421.
- Platz EA, Leitzmann MF, Michaud DS, et al. Interrelation of energy intake, body size, and physical activity with prostate cancer in a large prospective cohort study. Cancer Res 2003; 63:8542.