1- TỔNG QUAN
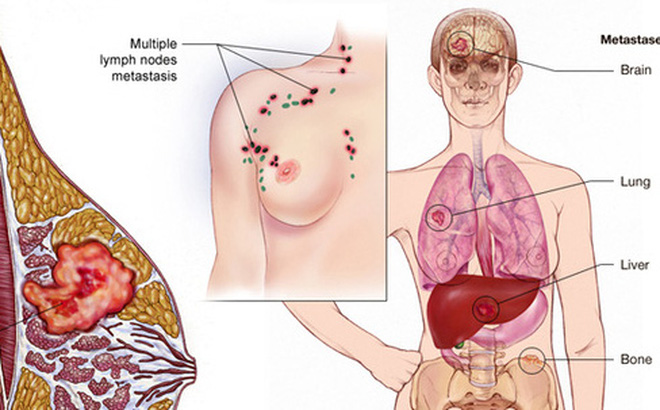
Ung thư vú là một ung thư phổ biến và là nguyên nhân gây tử vong hàng đầu ở phụ nữ trên thế giới.
Tại Việt Nam, theo ước tính năm 2010, tỷ lệ mới mắc UTV chuẩn theo tuổi là 29,9/100.000 phụ nữ, cũng trong năm 2010, ước tính có 12.533 ca mới mắc trong đó, giai đoạn sớm (I, II): 35,8%, giai đoạn muộn (III, IV): 64,2%.
Sàng lọc và phát hiện sớm UTV luôn là một ưu tiên của chương trình phòng chống ung thư ở các nước, đặc biệt các nước đang phát triển. Các lý do để tiến hành sàng lọc và phát hiện sớm UTV:
– Đây là bệnh thường gặp ở cộng đồng, tỷ lệ đứng hàng thứ nhất ung thư ở phụ nữ, là vấn đề lớn đối với sức khỏe và xã hội.
– Bệnh có thể phát hiện được ở giai đoạn tiền lâm sàng.
– Điều trị mang lại hiệu quả cao ở giai đoạn sớm, tỷ lệ sống thêm sau 5 năm giảm từ 100% ở giai đoạn tiền lâm sàng (giai đoạn 0) xuống còn 95% ở giai đoạn I, 80% ở giai đoạn II, 72% ở giai đoạn III và chỉ còn 25% ở giai đoạn IV.
– Phương pháp sàng lọc, phát hiện sớm dễ thực hiện, độ chính xác cao, giá thành ở mức chấp nhận được.
– Phương pháp phát hiện sớm có thể phổ biến tới các đối tượng nguy cơ cao và đặc biệt, cho cán bộ y tế cộng đồng.
2- CÁC PHƯƠNG PHÁP SÀNG LỌC
2.1. Tự khám vú
Có thể tiến hành hàng tháng, sau sạch kinh 5 ngày. Các bước tiến hành theo thứ tự được mô tả như sau:
– Chuẩn bị: Cần cởi bỏ áo, nơi tiến hành tự khám vú có thể ở trước gương lớn phòng ngủ hoặc trước gương lớn trong phòng tắm, có đầy đủ ánh sáng, có thể ngồi hoặc đứng.
– Quan sát: Xuôi tay, quan sát xem có các thay đổi ở vú hay không: Màu sắc da, u cục, co kéo, lệch tụt núm vú hoặc lõm da…
– Đưa tay ra sau gáy sau đó quan sát vào gương.
– Chống tay lên hông làm cử động cơ ngực lên xuống bằng động tác nâng vai lên hay hạ vai xuống. Động tác này làm cho các thay đổi nếu có sẽ rõ hơn.
– Nặn nhẹ đầu vú, quan sát xem có dịch chảy ra hay không.
– Sờ nắn tư thế đứng:
+ Đưa tay phải ra sau gáy
+ Dùng tay trái sờ nắn vú phải, 4 ngón tay đặt sát nhau thành 1 mặt phẳng, ép đều đặn lên các vùng khác nhau của tuyến vú vào thành ngực theo hướng vòng xoáy ốc từ đầu vú ra ngoài.
+ Kiểm tra (từng vòng của vú) và cả về phía hố nách.
+ Làm tương tự như vậy với vú bên trái.
– Tư thế nằm:
+ Nằm ngửa thoải mái
+ Bộc lộ ngực trần
+ Đặt 1 gối mỏng ở dưới lưng bên trái.
+ Lặp lại quá trình khám như tư thế đứng.
+ Chuyển gối, làm lại cho bên phải.
Qua mỗi lần tự khám như vậy, nếu thấy u, hạch hoặc mảng cứng bất thường, bệnh nhân tới cơ sở chuyên khoa để xác định lại.
Vai trò của tự khám vú: Việc tự khám vú không thể thay thế cho việc sàng lọc bằng chụp X-quang tuyến vú. Một vài nghiên cứu cho thấy tự khám vú có nhiều hạn chế, làm tăng tỷ lệ sinh thiết vú lành tính với tự khám vú thường xuyên. Mặc dù nhiều chuyên gia không ủng hộ việc tự khám vú, nhiều người cho rằng cần giáo dục cho phụ nữ về sức khoẻ chung và các bệnh về vú, lợi ích và hạn chế của tự khám vú và khuyến khích phụ nữ đến cơ sở y tế khi lo lắng những bất thường về vú. Tổ chức y tế thế giới (WHO) cho rằng tự khám vú là cách để làm tăng nhận thức của phụ nữ về ung thư vú hơn là một phương pháp sàng lọc.
2.2. Khám lâm sàng vú
Thu thập các thông tin về các triệu chứng hiện tại, tình trạng kinh nguyệt và các yếu tố nguy cơ ung thư vú.
Khi khám, cần bộc lộ toàn bộ nửa trên cơ thể để có thể so sánh hai vú. Các bước khám vú cần được tiến hành đầy đủ: Quan sát vú hai bên (Chú ý đến sự cân đối hai vú, thay đổi hình dạng vú, sự co kéo da, màu sắc da), khám núm vú (Chú ý các tổn thương co kéo tụt núm vú, loét núm vú, chảy dịch núm vú), khám toàn bộ vú (Khám theo hình đồng tâm hoặc nan hoa, phải đảm bảo khám toàn bộ vú từ dưới xương đòn đến khe liên sườn thấp, từ sát xương ức đến đường nách giữa) và khám hạch (Bao gồm hạch nách và hạch thượng đòn).
Vai trò của khám lâm sàng vú: Không nên coi khám lâm sàng vú là phương pháp sàng lọc duy nhất mà cần phải được phối hợp với chụp X-quang tuyến vú. Ở những khu vực mà các phương tiện chẩn đoán hình ảnh còn hạn chế, khám lâm sàng tuyến vú đóng vai trò quan trọng. WHO đã chấp thuận rằng khám lâm sàng vú là một phương pháp sàng lọc hiệu quả với phụ nữ từ 50-69 tuổi ở các khu vực kinh tế thấp và hệ thông y tế còn yếu.
2.3. Chụp X-quang tuyến vú kỹ thuật số
Phân loại mật độ vú theo BI-RADS:
A: Hầu hết là mô mỡ
B: Rải rác các vùng mật độ xơ tuyến
C: Mật độ đặc không đồng nhất (Có thể che lấp những khối u nhỏ)
D: Mật độ rất đặc (Làm giảm độ nhạy của phim)
Thuật ngữ “Mật độ vú đặc” chỉ những trường hợp type C và D.
Chụp X-quang tuyến vú kỹ thuật số cho độ nhạy cao hơn so với chụp X-quang tuyến vú thông thường với những trường hợp mật độ vú đặc. Theo số liệu của Hiệp hội sàng lọc ung thư vú (BCSC), ở những phụ nữ có mật độ vú A và B, độ nhạy của chụp X-quang tuyến vú thông thường là 85-86%, và giảm xuống còn 79% với type C, 68,1% với type D. Trong khi đó X-quang tuyến vú kỹ thuật số cho độ nhạy tương tự với mật độ vú A và B (78,3-86,6%), và mật độ vú C và D (82,1-83,6%).
Phân loại đánh giá cuối theo BI-RADS:
BI-RADS 0: Không hoàn tất việc đánh giá
BI-RADS 1:Âm tính, không có tổn thương bất thường
BI-RADS2: Tổn thương lành tính
BI-RADS3: Tổn thương có thể lành tính cần theo dõi với khoảng thời gian ngắn.
BI-RADS4: Bất thường ở mức trung gian- nên xem xét việc sinh thiết tổn thương. BI-RADS 4 được chia thành các dưới nhóm: BI-RADS 4A: Nguy cơ ác tính 2-9%, BI-RADS 4B: Nguy cơ ác tính 10-49%, BI-RADS 4C: Nguy cơ ác tính 50-94%.
BI-RADS5: Khả năng ung thư cao- cần sinh thiết xác định giải phẫu bệnh lý. Nguy cơ ác tính 95-100%.
BI-RADS 6: Khẳng định ung thư bằng sinh thiết.
Nguyên tắc “Hai người đọc phim” (Double-reading) và chẩn đoán có sự trợ giúp của máy tính (CAD) có thể tăng độ nhạy của sàng lọc nhưng không giúp cải thiện tỷ lệ tử vong.
2.4. Siêu âm vú
Siêu âm vú có thể phát hiện những trường hợp ung thư vú giai đoạn sớm ở những phụ nữ có mật độ vú đặc làm cho các tổn thương không phát hiện được trên chụp X-quang tuyến vú. Siêu âm vú có thể giúp phân biệt được một tổn thương vú là tổn thương đặc hay nang.
Khi sử dụng phối hợp với chụp X-quang tuyến vú, siêu âm làm tăng độ nhạy của việc sàng lọc nhưng làm giảm độ đặc hiệu và tăng tỷ lệ dương tính giả.
2.5. Cộng hưởng từ vú
Cộng hưởng từ vú có tiêm thuốc cản từ làm tăng độ nhạy trong phát hiện ung thư vú ở phụ nữ thuộc nguy cơ cao (>20% nguy cơ mắc ung thư vú cả đời). Tuy nhiên, Hội Ung thư Hoa Kỳ chưa tìm thấy đủ bằng chứng để khuyến cáo hay bác bỏ việc sử dụng cộng hưởng từ trong sàng lọc bổ sung, và có những lo ngại rằng cộng hưởng từ ở phụ nữ có mật độ vú đặc sẽ làm tăng tỷ lệ dương tính giả, dẫn đến sinh thiết không cần thiết và chẩn đoán quá mức.
Việc sử dụng cộng hưởng từ gặp phải hạn chế do chi phí cao, khó áp dụng ở nhiều nơi và nguy cơ gặp những tai biến thuốc cản từ. Đồng thời sử dụng gadolinium trong chụp cộng hưởng từ là nguy cơ xơ hoá hệ thống ống thận ở những bệnh nhân có bệnh lý thận. Cần đánh giá chỉ số creatinin huyết tương trước khi chụp cộng hưởng từ cho bệnh nhân từ 60 tuổi trở lên và mắc các bệnh lý tăng huyết áp, đái tháo đường và bệnh lý thận.
2.6. Một số những kỹ thuật mới
Xạ hình tuyến vú: Việc áp dụng xạ hình tuyến vú trong sàng lọc bổ sung ở phụ nữ có mật độ vú đặc và chụp X-quang vú âm tính đã được Cục Thực phẩm và Dược Phẩm Hoa Kỳ (FDA) thông qua.
Cộng hưởng từ rút gọn: Việc sàng lọc bằng cộng hưởng từ thông thường sẽ cần bệnh nhân nằm trên máy chụp khoảng 20-50 phút. Chụp cộng hưởng từ rút gọn với ít lát cắt hơn, thời gian chụp ngắn từ 3 đến 5 phút sẽ phù hợp với việc sàng lọc hơn, chi phí thấp hơn và có thể áp dụng với phụ nữ có mật độ vú đặc.
3- CHIẾN LƯỢC SÀNG LỌC
3.1. Lượng giá nguy cơ ban đầu
Bước đầu tiên trong xác định nguy cơ là đánh giá các yếu tố nguy cơ chính để xác định người phụ nữ đó ở mức nguy cơ ung thư vú thấp, trung bình hay cao. Các mức độ nguy cơ dựa trên nguy cơ được chẩn đoán là ung thư vú cả đời (Không phải là nguy cơ tử vong vì ung thư vú). Mặc dù không có những chuẩn hoá hay đồng thuận về tỷ lệ chính xác phát triển ung thư vú cả đời trong từng mức độ nguy cơ, các mức độ thường được xác định là: Thấp (<15%), trung bình (15-20%) và cao (>20%).
3.2. Các yếu tố chính được dùng để xác định mức độ nguy cơ
– Tiền sử bản thân mắc ung thư buồng trứng, ung thư phúc mạc hoặc ung thư vú.
– Tiền sử gia đình mắc ung thư vú, buồng trứng hoặc phúc mạc.
– Nhạy cảm gene (nếu như tình trạng BRCA hoặc các marker gene khác đã được xác định).
– Xạ trị vùng ngực khi 10-30 tuổi.
Những phụ nữ không có những nguy cơ nào kể trên được xếp vào nhóm nguy cơ thấp. Hầu hết phụ nữ thuộc nhóm này, với nguy cơ trung bình mắc ung thư vú cả đời vào khoảng 12,4%.
Những phụ nữ có tiền sử gia đình mắc ung thư vú, buồng trứng hoặc phúc mạc (mối quan hệ bậc 1) mà không có các yếu tố nguy cơ còn lại được xếp vào nhóm nguy cơ trung bình.
Những phụ nữ có tiền sử bản thân ung thư vú, buồng trứng, phúc mạc; đột biến gene tăng nguy cơ ung thư vú; hoặc tiền sử chiếu xạ ngực khi 10-30 tuổi được xếp vào nhóm nguy cơ cao.
3.3.Sàng lọc với nhóm nguy cơ thấp
– Tuổi là yếu tố quan trọng nhất trong quyết định khi nào sàng lọc.
+ Với phụ nữ dưới 40 tuổi, chưa tiến hành sàng lọc.
+ Với phụ nữ 40-49 tuổi, có thể bắt đầu sàng lọc sau khi trao đổi với bệnh nhân.
+ Với phụ nữ 50-74 tuổi, tiến hành sàng lọc.
+ Với phụ nữ từ 75 tuổi trở lên, sàng lọc nếu kỳ vọng sống còn trên 10 năm.
– Sàng lọc bằng chụp X-quang tuyến vú. Chụp sàng lọc 2 năm/lần.
3.4. Sàng lọc với nhóm nguy cơ trung bình
– Tuổi bắt đầu chụp X-quang vú và tần suất sàng lọc tương tự như nhóm nguy cơ thấp. Một số tác giả đề xuất tuổi bắt đầu sàng lọc sớm hơn nếu có người thân (quan hệ bậc 1) mắc ung thư vú trước mãn kinh.
– Nhiều chuyên gia đề xuất rằng với phụ nữ thuộc nhóm nguy cơ trung bình, việc quyết định chụp cộng hưởng từ hoặc siêu âm sàng lọc bổ sung cần được thảo luận với bệnh nhân, liên quan đến những vấn đề về nguy cơ, lợi ích và tự túc chi trả. Sàng lọc bổ sung bằng siêu âm có thể được chấp nhận rộng rãi hơi và ít tốn kém hơn cộng hưởng từ.
3.5. Sàng lọc với nhóm nguy cơ cao
– Khám sàng lọc 6 tháng/lần.
– Các xét nghiệm sàng lọc chẩn đoán hình ảnh được khuyến cáo cho những phụ nữ có nguy cơ cao mắc ung thư vú, bao gồm: Chụp X-quang tuyến vú sàng lọc hàng năm và chụp cộng hưởng từ vú sàng lọc bổ sung hàng năm (cách nhau 6 tháng).
– Với những trường hợp cộng hưởng từ không sử dụng được, có thể sử dụng siêu âm thay thế.
3.6. Quyết định lâm sàng
Với trường hợp chụp X-quang tuyến vú dương tính: Với các trường hợp BI-RADS 0, 4, 5 cần được tiếp tục đánh giá: Đánh giá bằng các phương tiện chẩn đoán hình ảnh khác và cân nhắc sinh thiết. Với các trường hợp BI-RADS 4C và 5, cần trao đổi về nguy cơ ung thư rất cao với các nhà giải phẫu bệnh. Trong trường hợp sinh thiết lành tính cần cân nhắc đánh giá lại bệnh phẩm và sinh thiết lại.
Với trường hợp chụp X-quang tuyến vú âm tính:Nếu trường hợp lâm sàng không nghi ngờ, không cần tiến hành thêm các đánh giá, khám lại vào lần sàng lọc tiếp theo. Nếu trường hợp lâm sàng nghi ngờ nhưng X-quang tuyến vú không tìm thấy tổn thương, cần tiến hành những đánh giá tiếp theo.
4- TÓM TẮT
Sàng lọc là một trong những biện pháp thực sự có hiệu quả nhằm mục đích chẩn đoán và điều trị sớm cho bệnh nhân, cải thiện kết quả điều trị cho bệnh nhân, cần được thực hiện theo một mạng lưới từ tuyến y tế cơ sở.
Có nhiều phương pháp sàng lọc, nhưng trong đó, sàng lọc bằng chụp X-quang tuyến vú kỹ thuật số là phương pháp quan trọng nhất.
Trước khi tiến hành sàng lọc, cần phân loại mức độ nguy cơ mắc ung thư vú để có một chiến lược sàng lọc đúng đắn với từng đối tượng. Trong từng trường hợp cụ thể cần phối hợp chặt chẽ giữa bác sĩ lâm sàng, giải phẫu bệnh, chẩn đoán hình ảnh và trao đổi thông tin với bệnh nhân để có quyết định lâm sàng phù hợp nhất.
TÀI LIỆU THAM KHẢO
- Oeffinger K.C., Fontham E.T.H., Etzioni R. et al. (2015). Breast Cancer Screening for Women at Average Risk: 2015 Guideline Update From the American Cancer Society. JAMA, 314(15), 1599–1614.
- Keating N.L., Pace L.E. (2015). New Guidelines for Breast Cancer Screening in US Women. JAMA, 314(15), 1569–1571.
- Myers E.R., Moorman P., Gierisch J.M. et al. (2015). Benefits and Harms of Breast Cancer Screening: A Systematic Review. JAMA, 314(15), 1615–1634.
- Saslow D., Boetes C., Burke W. et al. (2007). American Cancer Society guidelines for breast screening with MRI as an adjunct to mammography. CA Cancer J Clin, 57(2), 75–89.
- NCCN – Evidence-Based Cancer Guidelines, Oncology Drug Compendium, Oncology Continuing Medical Education. <https://www.nccn.org/>, accessed: 13/06/2016.
- Charles C., Gafni A., Whelan T. (1997). Shared decision-making in the medical encounter: what does it mean? (or it takes at least two to tango). Soc Sci Med 1982, 44(5), 681–692.
- Amir E., Freedman O.C., Seruga B. et al. (2010). Assessing women at high risk of breast cancer: a review of risk assessment models. J Natl Cancer Inst, 102(10), 680–691.
- Hoskins K.F., Zwaagstra A., Ranz M. (2006). Validation of a tool for identifying women at high risk for hereditary breast cancer in population-based screening. Cancer, 107(8), 1769–1776.