1- ĐẠI CƯƠNG
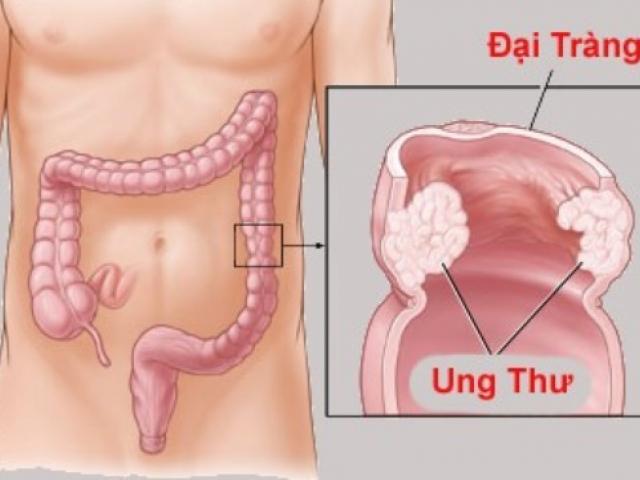
Ung thư đại trực tràng là một trong những bệnh ung thư phổ biến trên thế giới và gặp nhiều hơn ở các nước phát triển. Theo thống kê năm 2012 của cơ quan nghiên cứu ung thư quốc tế, ung thư đại trực tràng đứng thứ 3 về tỷ lệ mắc (10%) và thứ 4 về tỷ lệ tử vong (8,5%) do ung thư[1]. Ở Mỹ, ung thư đại trực tràng đứng thứ 4 về tỷ lệ mắc và thứ 2 về tỷ lệ tử vong do ung thư. Thống kê năm 2013, toàn nước Mỹ có 136830 trường hợp mắc mới và có 50310 ca tử vong do ung thư đại trực tràng. Các quốc gia châu Âu và châu Mỹ có tỉ lệ mắc ung thư đại trực tràng cao nhât, tuy nhiên họ có chương trình sàng lọc hệ thống, do đó tỉ lệ phát hiện sớm, điều trị dự phòng thành công cao, qua đó nâng cao tỉ lệ điều trị khỏi và giảm gánh nặng bệnh tật cho cộng đồng. Tại Việt Nam, hiện tại chưa có chương trình sàng lọc và phát hiện sớm cho cộng đồng, do đó tỉ lệ bệnh nhân phát hiện bệnh ở giai đoạn muộn còn nhiều, điều trị khó khăn, kinh phí tốn kém và hiệu quả thấp.
2- CÁC PHƯƠNG PHÁP SÀNG LỌC
Xét nghiệm máu tiềm ẩn trong phân (FOBT: Fecal Occult Blood Test)
Nguyên lý của xét nghiệm là phân tích xem trong phân người bệnh có chứa Hemoglobin. Cho đến nay có 1 số phương pháp làm FOBT như:
– Test thử giấy thấm bão hòa Guiaic (Hemoccult test)
– Phương pháp hóa mô miễn dịch (Immunochemical tests)
– Thử nghiệm Pocphyrin – Hem (Hemoquant test)
Quy trình thực hiện: hướng dẫn người dân cách lấy mẫu phân đúng tiêu chuẩn, trên một tờ giấy khô, đặc biệt không để thấm nước, sau đó sử dụng que thử cho kết quả có hoặc không có máu tiềm ẩn trong phân. Xét nghiệm này có thể cho kết quả dương tính trong nhiều bệnh lý khác nhau như viêm đại trực tràng chảy máu, polyp đại tràng, u tuyến, hoặc do quy trình thực hiện không đúng. Độ nhạy của xét nghiệm khá cao nhưng độ đặc hiệu thấp, giá thành rẻ và rất dễ thực hiện. Do đó, xét nghiệm này thường được sử dụng để sàng lọc phát hiện ra đối tượng cần làm thêm các xét nghiệm khác như nội soi để đánh giá thêm.
Nội soi
Nội soi bao gồm nội soi đại trực tràng ống mềm, hoặc nội soi trực tràng ống cứng hoặc nội soi trực tràng và đại tràng sigma ống mềm. Trước soi bệnh nhân sẽ được chuẩn bị đại tràng sạch bằng các thuốc chuẩn bị đại tràng kết hợp với thụt tháo, sau đó bơm hơi, đưa ống soi quan sát niêm mạc dọc theo lòng đại trực tràng. Nội soi là xét nghiệm rất có giá trị nhờ độ nhạy và độ đặc hiệu cao 95-97%. Ngoài ra còn cho phép sinh thiết các tổn thương, các tổn thương có thể phát hiện trên nội soi như viêm loét đại tràng, các tổn thương tiền ung thư như polyp, hoặc các khối u nghi ngờ ung thư. Qua nội soi chúng ta cũng có thể tiến hành can thiệp để cắt các tổn thương tiền ung thư dư phòng. Hạn chế của nội soi đó là thủ thuật xâm lấn, quá trình chuẩn bị phức tạp, khó thực hiện do sự phiền toái với bệnh nhân, giá thành cao do đó khó thực hiện rộng rãi với cộng đồng. Đôi khi các tổn thương nhỏ, nằm ở các vị trí khó đánh giá hoặc tổn thương dạng thâm nhiễm có thể bị bỏ sót. Nội soi thường được tiến hành trên nhóm bệnh nhân hoặc là nguy cơ cao hoặc nhóm bệnh nhân đã làm các thăm dò khác cho kết quả nghi ngờ mắc bệnh như test FOBT dương tính hoặc chụp đại tràng cản quang nghi ngờ.
Nội soi sử dụng viên nang, sử dụng viên nang có gắn thiết bị ghi hình video ở 2 đầu, ghi lại hình ảnh trên đường di chuyển của dụng cụ. Kĩ thuật ít xâm lấn, thuận lợi cho bệnh nhân thực hiện, cho phép đánh giá dọc theo lòng ống tiêu hóa nhưng không có khả năng sinh thiết, đôi khi vẫn có thể bỏ sót tổn thương và giá thành cao. Độ nhạy thay đổi từ 39-88% và độ đặc hiệu thay đổi từ 64-93%, tuy nhiên khuyến cáo chỉ nên dung nội soi viên nang cho nhóm bệnh nhân không thể tiến hành soi đại tràng được.
Chụp đại tràng cản quang (chụp đối quang kép)
Bệnh nhân được chuẩn bị đại tràng, sau đó thụt thuốc cản quang vừa đủ, được bơm hơi cho căng để làm mỏng lớp thuốc cản quang bám thành đại tràng. Xét nghiệm này đơn giản hơn nội soi, dễ thực hiện hơn và có thể thực hiện ở những cơ sở y tế không có máy nội soi. Tuy nhiên giá trị thấp hơn, độ nhạy khoảng 83%, và có thể bỏ sót khoảng 5% các tổn thương ung thư, các tổn thương nhỏ thường rất khó phát hiện trên Xquang.
Chụp CT Scan đại tràng (nội soi đại tràng ảo)
Bệnh nhân được chuẩn bị đại tràng và thụt thuốc cản quang khung đại tràng, sau đó chụp CT đa dãy dựng hình toàn bộ khung đại tràng. Phương pháp này ít xâm lấn và ít biến chứng hơn so với nội soi, độ nhạy và độ đặc hiệu trong chẩn đoán có hoặc không có u gần tương đương như nội soi tuy nhiên giá thành rất đắt, và không thực hiện được đại trà trong cộng đồng, chỉ nên thực hiện trên một số lượng rất ít bệnh nhân chọn lọc.
3- QUY TRÌNH, CHIẾN LƯỢC SÀNG LỌC
Các yếu tố tăng nguy cơ mắc bệnh
- Tuổi, 90% bệnh nhân ung thư đại trực tràng tại Mỹ xuất hiện sau 50 tuổi.
- Tiền sử bản thân và gia đình: bản thân hoặc gia đình mắc các bệnh ung thư đại trực tràng, đặc biệt là nhóm ung thư đại trực tràng liên quan di truyền như hội chứng Lynch, hội chứng đa polyp có tính chất gia đình (FAP).
- Tiền sử viêm ruột hoặc viêm đại trực tràng chảy máu, hoặc tiền sử mắc các u lành tính đại tràng như polyp tuyến, polyp tăng sản hoặc polyp nhung mao. Hoặc tiền sử gia đình có người mắc hội chứng Peutz-Jeghers hoặc hội chứng polyp thiếu niên.
- Tiền sử tia xạ vùng bụng hoặc tiểu khung .
- Ung thư nôi mạc tử cung ở độ tuổ trẻ(<50 tuổi). Những bệnh nhân này thường nguy cơ cao mắc hội chứng Lynch do đó cũng nguy cơ cao mắc ung thư đại trực tràng.
- Một số các yếu tố khác như: béo phì, tiểu đường, chế độ dinh dưỡng, hút thuốc lá, thiếu androgen…cũng được cho là làm tăng nguy cơ mắc bệnh.
Quy trình tiến hành sàng lọc ung thư đại trực tràng hiện đang được áp dụng rộng rãi tại nhiều quốc gia trên thế giới, tùy theo tình hình cụ thể mỗi quốc gia và khu vực mà có sự áp dụng khác nhau. Tuy nhiên hầu hết các quốc gia trên thế giới đều thống nhất tiến hành tầm soát theo mức độ nguy cơ mắc bệnh như sau.
PHÂN NHÓM NGUY CƠ
Đối tượng nguy cơ trung bình
+ Mọi người dân ở độ tuổi ≥ 50
+ Không có tiền sử u biểu mô tuyến hoặc ung thư đại trực tràng.
+ Không có tiền sử viêm nhiễm đường tiêu hóa
+ Không có tiển sử gia đình ung thư
Quy trình thực hiện với nhóm nguy cơ trung bình
+ Thực hiện test FOBT mỗi 2 năm 1 lần
+ Nếu test FOBT cho kết quả dương tính, bệnh nhân sẽ được soi đại trực tràng ống mềm hoặc chụp đại tràng đối quang kép hoặc các thăm dò khác kiểm tra. Nếu các thăm dò trên phát hiện tổn thương thì xử trí tùy theo tổn thương đó. Nếu các thăm dò trên không phát hiện tổn thương thì làm lại test FOBT sau 2 năm.
Đối tượng nguy cơ cao (nhóm có tổn thương lành tính đại tràng)
+ Bao gồm những người có tiền sử bản thân bị u biểu mô tuyến hoặc polyp đại trực tràng.
+ Có các bệnh liên quan đến tổn thương ở đại trực tràng: viêm đại trực tràng mạn tính, viêm đại tràng chảy máu, bệnh Crohn …
Quy trình thực hiện với nhóm nguy cơ cao
+ Nội soi đại trực tràng ống mềm và/hoặc chụp đại tràng đối quang kép 1-2 năm 1 lần. Ưu tiên nội soi hơn là chụp đại tràng đối quang kép.
+ Nếu kết quả phát hiện tổn thương thì xử trí tùy theo tổn thương phát hiện, nếu kết quả âm tính làm lại sau 2 năm
Đối tượng nguy cơ rất cao
+ Gia đình có người bị ung thư có liên quan đến ung thư đại trực tràng di truyền như (hội chứng Lynch 1,2) hoặc có MSI + hoặc dMMR.
+ Gia đình có người mắc hội chứng đa polyp đại trực tràng gia đình (polypose)
Quy trình thực hiện với nhóm nguy cơ rất cao
+ Nội soi đại trực tràng ống mềm hàng năm hoặc 2 năm một lần tùy theo mức độ nguy cơ có hoặc không kết hợp với xét nghiệm gen
+ Nếu phát hiện ung thư trong nhóm này, cần chẩn đoán xác định có hay không tính chất di truyền, nếu có tính chất di truyền thì xử trí giống ung thư đại trực tràng di truyền (có một số điểm khác biệt với ung thư đại trực tràng ngẫu nhiên)
4- ĐIỀU TRỊ DỰ PHÒNG
Điều trị dự phòng các tổn thương tiền ung thư
- Cắt các polyp lành tính qua nội soi hoặc phẫu thuật
- Đối với hội chứng đa polyp có tính chất gia đình, có thể tiến hành cắt polyp qua nội soi với những trường hợp số lượng tổn thương ít và theo dõi sát để trì hoãn việc cắt toàn bộ đại trực tràng sau này
- Điều trị viêm đại trực tràng chảy máu: 5ASA, kháng sinh, thuốc miến dịch hoặc phẫu thuật.
- Điều chỉnh các chế độ như giảm béo phì, điều trị tiểu đường, chế độ dinh dưỡng hợp lý, ngừng hút thuốc lá.
5- TÓM TẮT
Ung thư đại trực tràng là bệnh lý thường gặp với tỉ lệ mắc và tỉ lệ tử vong cao. Việc sàng lọc, phát hiện sớm hiện đang được áp dụng tại nhiều quốc gia khu vực trên thế giới mang lại hiệu quả cao nhằm nâng cao tỉ lệ điều trị khỏi, giảm chi phí và gánh nặng bệnh tật cho cộng đồng. Tùy theo mức độ yếu tố nguy cơ có thể tiến hành làm test máu tiềm ẩn trong phân (FOBT), nội soi đại trực tràng và/hoặc chụp đại tràng đối quang kép. Điều trị dự phòng các tổn thương tiền ung thư như polyp hoặc điều trị viêm đại tràng cũng mang lại hiệu quả cao. Hiện nay, tỉ lệ phát hiện bệnh giai đoạn muộn tại Việt Nam còn cao, do đó việc áp dụng chương trình sàng lọc và điều trị dự phòng là vấn đề cấp thiết cần sớm được triển khai.
TÀI LIỆU THAM KHẢO
- Siegel RL, Miller KD, Jemal A. Cancer statistics, 2015. CA Cancer J Clin 2015; 65:5.
- Centers for Disease Control and Prevention (CDC). Vital signs: Colorectal cancer screening, incidence, and mortality–United States, 2002-2010. MMWR Morb Mortal Wkly Rep 2011; 60:884.
- Imperiale TF, Ransohoff DF, Itzkowitz SH, et al. Multitarget stool DNA testing for colorectal-cancer screening. N Engl J Med 2014; 370:1287.
- Baxter NN, Goldwasser MA, Paszat LF, et al. Association of colonoscopy and death from colorectal cancer. Ann Intern Med 2009; 150:1.
- Singh H, Nugent Z, Demers AA, et al. The reduction in colorectal cancer mortality after colonoscopy varies by site of the cancer. Gastroenterology 2010; 139:1128.
- Brenner H, Hoffmeister M, Arndt V, et al. Protection from right- and left-sided colorectal neoplasms after colonoscopy: population-based study. J Natl Cancer Inst 2010; 102:89.
- Pignone M, Rich M, Teutsch S et al (2002). Screening for colorectal cancer in adults. Systematic evidence review number 7. Rockville: Agency for Healthcare Research and Quality [online] Available at: http:// www.ahrq.gov/clinic/serfiles.htm [accessed Feb 2, 2010].
- Brenner H, Chang-Claude J, Seiler CM, et al. Protection from colorectal cancer after colonoscopy: a population-based, case-control study. Ann Intern Med 2011; 154:22.
- Gulland A. All patients with colorectal cancer should be tested for genetic condition, NICE advises. BMJ 2017; 356:j998.
- Winawer SJ, Zauber AG, Gerdes H, et al. Risk of colorectal cancer in the families of patients with adenomatous polyps. National Polyp Study Workgroup. N Engl J Med 1996; 334:82.
- Fuchs CS, Giovannucci EL, Colditz GA, et al. A prospective study of family history and the risk of colorectal cancer. N Engl J Med 1994; 331:1669
- Atkin WS, Morson BC, Cuzick J. Long-term risk of colorectal cancer after excision of rectosigmoid adenomas. N Engl J Med 1992; 326:658.
- Nottage K, McFarlane J, Krasin MJ, et al. Secondary colorectal carcinoma after childhood cancer. J Clin Oncol 2012; 30:2552.
- Baxter NN, Tepper JE, Durham SB, et al. Increased risk of rectal cancer after prostate radiation: a population-based study. Gastroenterology 2005; 128:819.
- Singh H, Nugent Z, Demers A, et al. Risk of colorectal cancer after diagnosis of endometrial cancer: a population-based study. J Clin Oncol 2013; 31:2010.
- Botteri E, Iodice S, Bagnardi V, et al. Smoking and colorectal cancer: a meta-analysis. JAMA 2008; 300:2765.
- US Preventive Services Task Force, Bibbins-Domingo K, Grossman DC, et al. Screening for Colorectal Cancer: US Preventive Services Task Force Recommendation Statement. JAMA 2016; 315:2564.
- Rex DK, Boland CR, Dominitz JA, et al. Colorectal Cancer Screening: Recommendations for Physicians and Patients from the U.S. Multi-Society Task Force on Colorectal Cancer. Am J Gastroenterol 2017; 112:1016.
- Rex DK, Boland CR, Dominitz JA, et al. Colorectal cancer screening: Recommendations for physicians and patients from the U.S. Multi-Society Task Force on Colorectal Cancer. Gastrointest Endosc 2017; 86:18.
- American Cancer Society Recommendations for CRC Early Detecton, People at average risk https://www.cancer.org/cancer/colon-rectal-cancer/detection-diagnosis-staging/acs-recommendations.html (Accessed on June 14, 2017).